Cancer oesophage
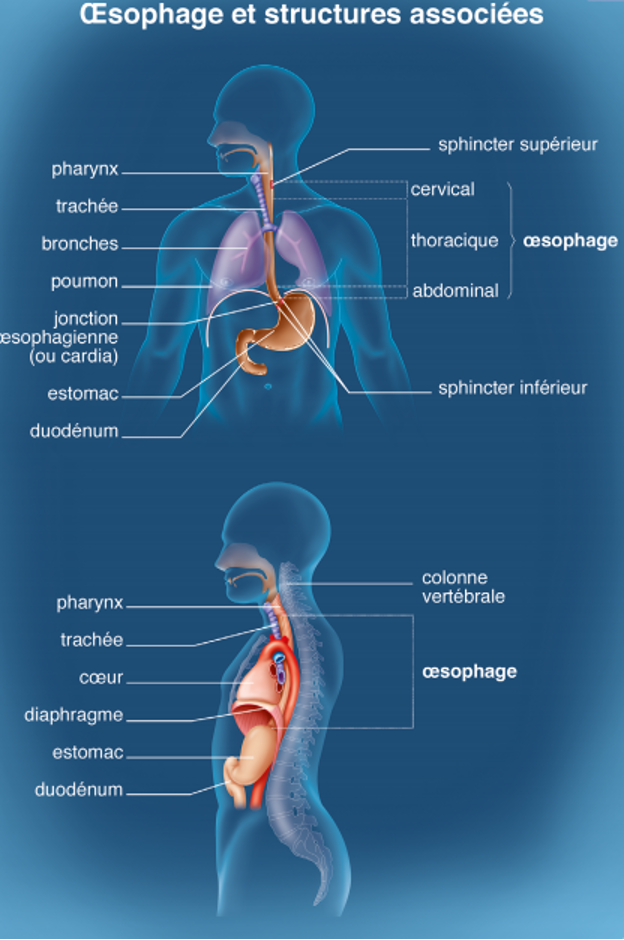
L’œsophage fait partie du tube digestif et amène les aliments du pharynx (la gorge) à l’estomac. Il s’agit d’un organe creux et long très profondément situé. Il est classique de décrire 3 parties à l’œsophage : Cervicale, thoracique et abdominale. Cette complexité anatomique explique le caractère lourd des opérations pour cancer de l’œsophage. (Schéma).
1. Principaux symptômes
Il existe en réalité deux types très distincts de cancer de l’œsophage.
Le carcinome épidermoïde touche préférentiellement la partie thoracique moyenne de l’œsophage. Il s’agit d’une tumeur en général associée à une intoxication alcoolo-tabagique chronique.
L’adénocarcinome touche préférentiellement le bas œsophage ou la jonction oeso-gastrique. Les principaux facteurs de risques reconnus sont l’obésité et le reflux gastro-œsophagien chronique.
Dans tous les cas de figure, cette maladie est à évoquer chez des patients se plaignant de blocages alimentaires (Dysphagie) et d’une perte de poids. Un cancer de l’œsophage peut aussi se diagnostiquer de façon fortuite lors d’une fibroscopie oeso-gastrique de surveillance.
2. Bilan préthérapeutique
Le diagnostic de cette maladie repose sur la réalisation de biopsies menées lors d’une fibroscopie oeso-gastro-duodénale.
En cas de confirmation diagnostique, un bilan d’extension doit etre réalisé afin de préciser le stade de la maladie (Stade localisé, stade localement avancé ou stade métastatique). Ce dernier consiste en une echo-endoscopie haute, un scanner thoraco-abdomino-pelvien et une scintigraphie particulière appelée PET-Scanner.
Si une chirurgie est évoquée, un bilan d’opérabilité large sera prescrit par l’anesthésiste-réanimateur : Echographie cardiaque et explorations fonctionnelles respiratoires au minimum.
Une opération d’un cancer de l’œsophage ne peut s’envisager qu’en cas de stade localisé ou localement avancé. Cependant devant le caractère lourd d’une telle chirurgie, des raisons médicales pourraient contre-indiquer la chirurgie. Tout ceci vous serait alors expliqué par votre chirurgien. Votre dossier sera toujours discuté à notre réunion de concertation pluridisciplinaire hebdomadaire où toute décision y sera validée comme le veulent les recommandations nationales. (Lien https://www.snfge.org/sites/default/files/SNFGE/TNCD/tncd_chap-01-cancer_oesophage_et_jog_25-07-2022.pdf)
3. Les différentes chirurgies
Il existe deux grandes opérations pour cancer de l’œsophage en fonction de la localisation de la tumeur. Il est important de comprendre que devant le caractère profond et complexe de l’anatomie de l’œsophage, il n’est pas possible d’opérer cet organe uniquement par le ventre (Abdomen). Un abord thoracique (Thoracotomie ou Thoracoscopie) est souvent associé à l’abord abdominal. Dans des cas plus rares, une incision sur la partie gauche du cou (Cervicotomie gauche) pourrait s’avérer indispensable. C’est cette multiplicité d’abords qui explique en partie la lourdeur des opérations pour cancer de l’œsophage.
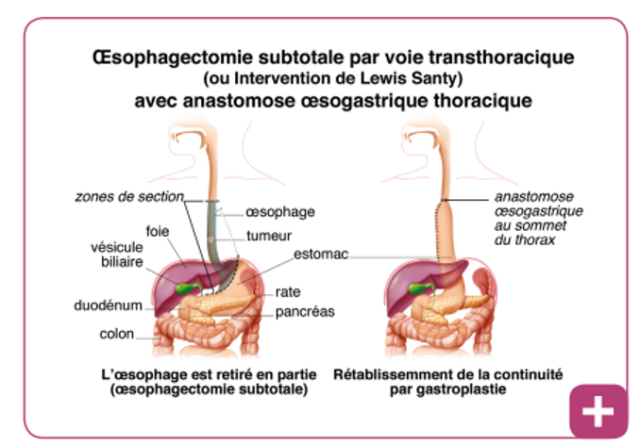
Si la lésion est située sur la partie inférieure de l’œsophage (1/3 inférieur) ou au niveau de la jonction oeso-gastrique, il s’agit généralement d’une indication à réaliser une oeso-gastrectomie polaire supérieur (Opération dite de « Lewis-Santy »). La continuité digestive est assurée en transformant l’estomac restant en un tube (gastroplastie) afin de l’ascensionner dans le thorax et le coudre à l’œsophage restant (Anastomose oeso-gastrique). (Figure Z)
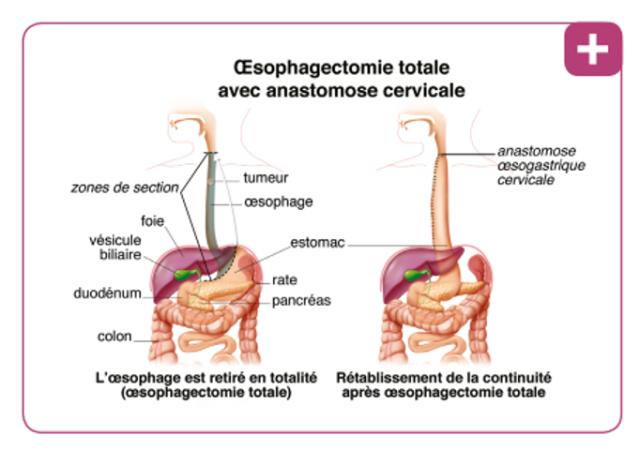
Si la lésion est située sur la partie moyenne (1/3 moyen) de l’œsophage, il s’agit d’une intervention de type oesophagectomie totale 3 voies (Intervention de McKeown). Cette chirurgie s’apparente à l’intervention de Lewis-Santy (cf Ci-dessus) mais diffère par le fait que la section de l’œsophage est réalisée au niveau du cou et non au niveau du thorax. Là encore, le rétablissement de la continuité digestive est assuré par une gastroplastie tubulisée avec une anastomose oeso-gastrique au niveau cervical. Cette opération pour cancer de l’œsophage nécessite donc 3 abords pendant la chirurgie : abdominal, thoracique droit et cervicale gauche. (Figure C)
Dans tous les cas de figures, les opérations pour cancer de l’œsophage sont associées à une ablation large des ganglions drainant la partie supérieure de l’estomac et l’œsophage (Curage ganglionnaire). Une sonde temporaire de type jéjunostomie d’alimentation est couramment posée pendant le geste opératoire.
Pour ces deux opérations, l’abord abdominal est généralement réalisé par cœlioscopie. L’abord thoracique peut etre réalisé par thoracotomie ou par des mini-incisions (Thoracoscopie). Votre chirurgien saura vous informer à ce sujet en consultation.
4. Les suites post-opératoires
Les opérations pour cancer de l’œsophage sont des opérations lourdes qui justifient toujours une surveillance en réanimation chirurgicale les premiers jours. En cas de suites simples, les patients remontent alors dans leur chambre du département de chirurgie viscérale et digestive.
Cette chirurgie nécessite des soins actifs en post-opératoire immédiat : kinésithérapie respiratoire, séances de ventilation non invasive, alimentation artificielle précoce. Concernant les drains et sonde : la sonde naso-gastrique est usuellement retiré le premier jour. Les deux drains thoraciques sont en général maintenus plusieurs jours. La réalimentation orale (Boisson dans un premier temps) se veut précoce mais dépendra toujours de l’avis de votre chirurgien. Votre chirurgien saura toujours vous accompagner et vous expliquer au quotidien quant à votre évolution médicale.
Les opérations pour cancer de l’œsophage sont des interventions non dénués de risque. Les complications post-opératoires sont dominées par les risques d’hémorragie (<5%) et les risques de complications respiratoires (>20%) (Abcès thoracique, insuffisance respiratoire transitoire, épanchement…) souvent en lien avec un antécédent de tabagisme. Enfin, les complications les plus redoutées sont le défaut de cicatrisation de la couture entre l’œsophage et l’estomac (Fistule anastomotique) (>15%) et plus rarement la nécrose de la gastroplastie. Les risques de ce type de complication sont classiquement majorés chez les patients avec des antécédents et/ou des facteurs de risque cardio-vasculaire (Tabagisme, diabète de type 2, obésité…). En cas de complications chirurgicales, vous serez accompagné par votre chirurgien qui saura vous expliquer la situation et la conduite thérapeutique à tenir. Bien sûr, votre personne de confiance sera associée à toutes discussions.
En tout état de cause, en tant que centre tertiaire et de recours, l’ensemble du plateau technique du CHU sera mobilisable à la prise en charge moderne des complications graves après ce type de chirurgie (Réanimation chirurgicale, endoscopie digestive interventionnelle, radiologie interventionnelle, expertise chirurgicale, endoscopie bronchique interventionnelle…)
Votre chirurgien saura prendre le temps en consultation pour vous expliquer plus en détails les suites post-opératoires. En général, au moins deux consultations sont nécessaires en préopératoire pour la partie chirurgicale.
5. Consignes de sortie
Une opération pour cancer de l’œsophage entraine une diminution de la capacité de réservoir de l’estomac. Ainsi, les patients expérimentent constamment une restriction alimentaire en post-opératoire. Vous serez vu à de multiples reprises par notre diététicienne pendant votre prise en charge et un protocole alimentaire sera défini avec elle. En général, en parallèle de votre alimentation orale, l’utilisation nocturne de la sonde de jéjunostomie d’alimentation s’avère utile au moins les 2 premiers mois.
Dans la majorité des cas, une demande de soins de suite et réadaptation (« Maison de convalescence ») sera demandée. Une sortie à domicile avec des aides anticipées à l’avance est possible.
Pour compléter vos connaissances sur ce sujet, n’hésitez pas à télécharger le livret de l’Institut National du Cancer (Inca) sur les cancers de l’oesophage (Lien https://www.e-cancer.fr/content/download/120346/1438894/file/Les-traitements-des-cancer-de-l-oesophage_2015.pdf

